Ciśnienie krwi
Co to jest ciśnienie krwi i dlaczego jest ważne
Definicja ciśnienia krwi i mechanizm działania
Ciśnienie krwi to siła, z jaką krew napiera na ścianki tętnic podczas krążenia w organizmie. Powstaje ono w wyniku pracy serca, które pompuje krew do wszystkich narządów i tkanek. Mierzy się je za pomocą dwóch wartości: ciśnienia skurczowego (gdy serce się kurczy) i rozkurczowego (gdy serce się rozluźnia). Prawidłowe ciśnienie krwi zapewnia odpowiedni przepływ krwi i dostarcza tlen oraz składniki odżywcze do wszystkich części ciała.
Wartości prawidłowe i nieprawidłowe ciśnienia
Według wytycznych Europejskiego Towarzystwa Kardiologicznego, optymalne ciśnienie krwi wynosi poniżej 120/80 mmHg. Wartości między 120-129/80-84 mmHg uznawane są za normalne, a między 130-139/85-89 mmHg za wysokie normalne. Nadciśnieniem nazywamy wartości 140/90 mmHg i wyższe. Z kolei hipotonia (niskie ciśnienie) występuje, gdy wartości spadają poniżej 90/60 mmHg i powodują niepożądane objawy.
Skutki zdrowotne wysokiego i niskiego ciśnienia
Przewlekle wysokie ciśnienie krwi może prowadzić do poważnych powikłań, takich jak zawał serca, udar mózgu, niewydolność nerek czy uszkodzenie siatkówki oka. Z drugiej strony, zbyt niskie ciśnienie może powodować zawroty głowy, omdlenia, osłabienie oraz zaburzenia koncentracji, wpływając na jakość życia codziennego.
Czynniki wpływające na ciśnienie krwi
Na poziom ciśnienia krwi wpływa wiele czynników, które można podzielić na modyfikowalne i niemodyfikowalne:
- Dieta bogata w sól i tłuszcze nasycone
- Brak regularnej aktywności fizycznej
- Przewlekły stres i napięcie
- Palenie tytoniu i nadużywanie alkoholu
- Nadwaga i otyłość
- Predyspozycje genetyczne
- Wiek i płeć
Rodzaje nadciśnienia i przyczyny
Nadciśnienie pierwotne i wtórne
Nadciśnienie pierwotne (samoistne) stanowi około 90-95% wszystkich przypadków i rozwija się stopniowo przez lata bez określonej przyczyny medycznej. Charakteryzuje się powolnym narastaniem wartości ciśnienia i często pozostaje bezobjawowe przez długi czas. Nadciśnienie wtórne natomiast ma konkretną przyczynę medyczną, taką jak choroby nerek, zaburzenia hormonalne czy przyjmowanie niektórych leków.
Główne przyczyny rozwoju nadciśnienia
Wśród najczęstszych przyczyn nadciśnienia wtórnego wymienia się choroby nerek (zwężenie tętnic nerkowych, przewlekła choroba nerek), zaburzenia endokrynologiczne (nadczynność tarczycy, zespół Cushinga), obturacyjny bezdech senny oraz przyjmowanie niektórych leków, takich jak niesteroidowe leki przeciwzapalne, antykoncepcja hormonalna czy niektóre suplementy diety.
Czynniki ryzyka i grupy narażone
Największe ryzyko rozwoju nadciśnienia dotyczy osób po 40. roku życia, mężczyzn oraz kobiet po menopauzie. Do grup szczególnie narażonych należą również osoby z obciążeniem rodzinnym, cierpiące na cukrzycę, otyłość brzuszną czy przewlekły stres. W Polsce problem nadciśnienia dotyka około 30% dorosłej populacji, przy czym wiele osób nie zdaje sobie sprawy z choroby ze względu na jej bezobjawowy przebieg.
Leki na nadciśnienie dostępne w Polsce
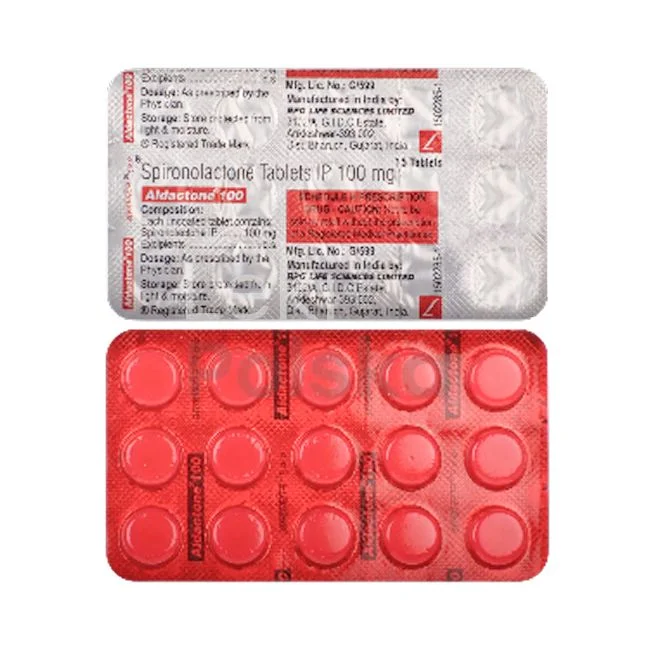
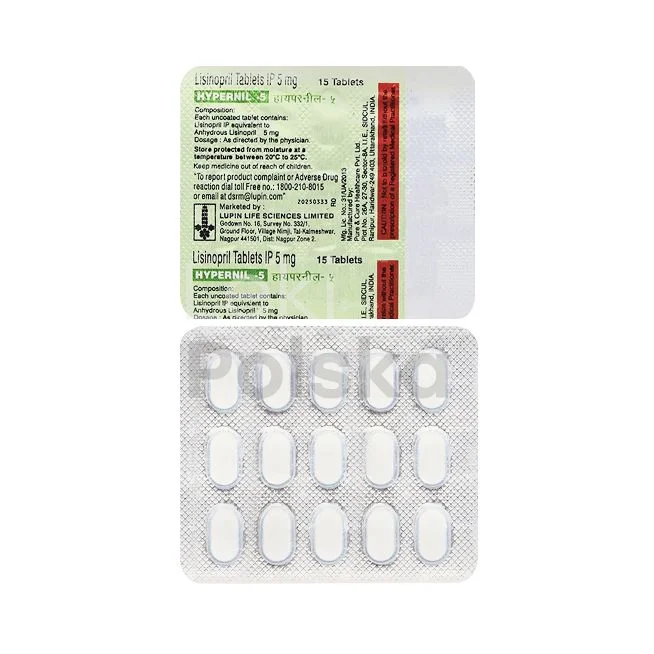
Inhibitory ACE (enalapril, lisinopril, ramipril)
Inhibitory enzymu konwertującego angiotensynę (ACE) należą do najczęściej przepisywanych leków przeciwnadciśnieniowych w Polsce. Najpopularniejsze preparaty to enalapril, lisinopril i ramipril, dostępne w różnych dawkach. Leki te skutecznie obniżają ciśnienie krwi poprzez blokowanie konwersji angiotensyny I do angiotensyny II. Charakteryzują się dobrą tolerancją i dodatkowymi korzyściami kardioprotekcyjnymi. Mogą powodować suchy kaszel u około 10-15% pacjentów. Dostępne są zarówno jako leki oryginalne, jak i tańsze odpowiedniki generyczne w polskich aptekach.
Sartany (losartan, valsartan, telmisartan)
Sartany, czyli antagoniści receptora angiotensyny II, stanowią doskonałą alternatywę dla inhibitorów ACE. W Polsce najczęściej stosowane są losartan, valsartan i telmisartan. Te nowoczesne leki oferują podobną skuteczność w obniżaniu ciśnienia krwi, ale rzadziej powodują kaszel. Charakteryzują się długim działaniem, co pozwala na przyjmowanie raz dziennie. Szczególnie przydatne u pacjentów nietolerujących inhibitorów ACE. Dostępne w różnych postaciach, również w kombinacji z diuretykami.
Diuretyki (hydrochlorotiazyd, indapamid)
Diuretyki należą do podstawowych leków pierwszego rzutu w leczeniu nadciśnienia. Hydrochlorotiazyd i indapamid są najpopularniejszymi przedstawicielami tej grupy w Polsce. Działają poprzez zwiększenie wydalania sodu i wody przez nerki, co prowadzi do obniżenia objętości krwi. Są szczególnie skuteczne u osób starszych i pacjentów z nadciśnieniem izolowanym skurczowym. Często stosowane w terapii kombinowanej z innymi lekami przeciwnadciśnieniowymi.
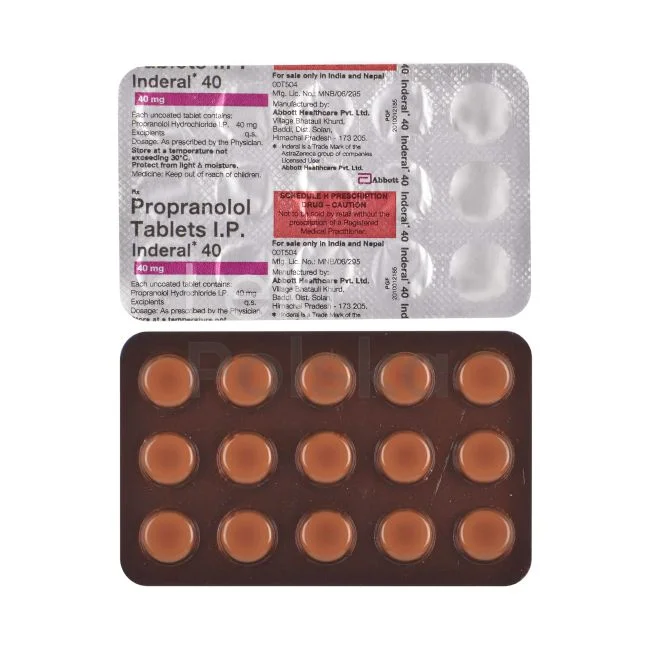
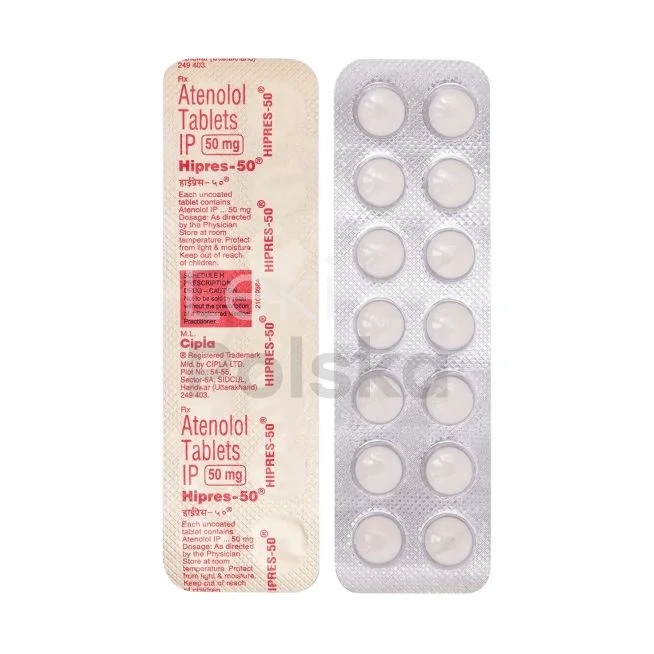
Beta-blokery (metoprolol, bisoprolol)
Beta-blokery jak metoprolol i bisoprolol są szeroko stosowane w Polsce, szczególnie u pacjentów z nadciśnieniem i chorobami serca. Obniżają częstość akcji serca i siłę skurczu, redukując tym samym ciśnienie krwi. Są szczególnie wskazane u pacjentów po zawale serca lub z niewydolnością serca. Nowoczesne beta-blokery selektywne charakteryzują się lepszą tolerancją i mniejszą liczbą działań niepożądanych. Dostępne w formach o przedłużonym uwalnianiu.
Antagoniści wapnia (amlodipin, nifedipin)
Antagoniści kanałów wapniowych, głównie amlodipin i nifedipin, są bardzo popularne w polskiej praktyce klinicznej. Skutecznie obniżają ciśnienie krwi poprzez rozszerzanie naczyń krwionośnych. Amlodipin charakteryzuje się długim działaniem i dobrą tolerancją, podczas gdy nifedipin dostępny jest w formach o kontrolowanym uwalnianiu. Te leki są szczególnie skuteczne u osób starszych i pacjentów z nadciśnieniem izolowanym skurczowym. Mogą powodować obrzęki kostek jako działanie niepożądane.
Jak działają poszczególne grupy leków
Mechanizm działania inhibitorów ACE i sartanów
Inhibitory ACE i sartany działają na układ renina-angiotensyna-aldosteron, kluczowy system regulujący ciśnienie krwi. Inhibitory ACE blokują enzym konwertujący angiotensynę I w angiotensynę II, podczas gdy sartany bezpośrednio blokują receptory angiotensyny II. Oba mechanizmy prowadzą do rozszerzenia naczyń krwionośnych, zmniejszenia retencji sodu i wody oraz obniżenia wydzielania aldosteronu. Rezultatem jest skuteczne obniżenie ciśnienia krwi oraz dodatkowe korzyści ochronne dla serca i nerek.
Działanie diuretyków i beta-blokerów
Diuretyki zwiększają wydalanie sodu i wody przez nerki, co prowadzi do zmniejszenia objętości krwi krążącej i obniżenia ciśnienia. Dodatkowo wywierają bezpośredni efekt rozszerzający na naczynia krwionośne. Beta-blokery blokują receptory beta-adrenergiczne, zmniejszając częstość akcji serca, siłę skurczu oraz wydzielanie reniny. Te complementarne mechanizmy działania sprawiają, że oba typy leków często stosuje się w terapii kombinowanej nadciśnienia.
Efekt antagonistów wapnia
Antagoniści kanałów wapniowych blokują wpływ jonów wapnia do komórek mięśnia gładkiego naczyń krwionośnych i mięśnia sercowego. Efektem tego działania jest:
- Rozszerzenie naczyń krwionośnych (działanie wazodylatacyjne)
- Zmniejszenie oporu naczyniowego
- Obniżenie ciśnienia krwi
- Poprawa przepływu krwi w naczyniach wieńcowych
Te leki są szczególnie skuteczne w monoterapii i dobrze tolerowane przez większość pacjentów.
Suplementy i naturalne metody wspomagające
Suplementy diety na ciśnienie
Naturalne suplementy mogą skutecznie wspierać regulację ciśnienia krwi. Magnez pomaga rozluźnić naczynia krwionośne, podczas gdy potas równoważy poziom sodu w organizmie. Kwasy tłuszczowe omega-3 wykazują działanie przeciwzapalne i wspierają zdrowie układu sercowo-naczyniowego. Regularne stosowanie tych składników, pod nadzorem farmaceuty, może stanowić wartościowe uzupełnienie tradycyjnej terapii. Przed rozpoczęciem suplementacji zawsze skonsultuj się z lekarzem lub farmaceutą.
Zioła i naturalne składniki
Czosnek zawiera alicynę, która pomaga obniżać ciśnienie i poprawia elastyczność naczyń krwionośnych. Hibiskus działa moczopędnie i wspiera eliminację nadmiaru płynów z organizmu. Ostropest chroni wątrobę i wspiera jej funkcje detoksykacyjne. Te naturalne składniki można znaleźć w postaci ekstraktów, kapsułek lub herbat dostępnych w polskich aptekach. Zawsze przestrzegaj zalecanego dawkowania.
Rola diety i stylu życia
Prawidłowa dieta i zdrowy styl życia stanowią fundament kontroli ciśnienia krwi. Ograniczenie soli, zwiększenie spożycia warzyw i owoców oraz regularna aktywność fizyczna znacząco wpływają na wartości ciśnienia. Unikanie stresu, ograniczenie alkoholu i całkowita rezygnacja z palenia to kluczowe zmiany. Dieta DASH, bogata w pełne ziarna, chude białko i produkty mleczne o niskiej zawartości tłuszczu, jest szczególnie zalecana przez polskich kardiologów jako skuteczna metoda naturalnego obniżania ciśnienia.
Porady i zalecenia dotyczące leczenia
Jak prawidłowo mierzyć ciśnienie w domu
Domowe monitorowanie ciśnienia wymaga odpowiedniej techniki. Mierz ciśnienie o stałych porach, najlepiej rano i wieczorem, po 5-minutowym odpoczynku. Używaj mankietu odpowiedniej wielkości, umieść go na wysokości serca. Unikaj kofeiny, palenia i wysiłku fizycznego przed pomiarem. Zapisuj wszystkie wyniki w dzienniczku - te dane będą cenne podczas wizyty u lekarza w Polsce.
Kiedy skonsultować się z lekarzem
Natychmiastowej konsultacji lekarskiej wymagają wartości ciśnienia powyżej 180/110 mmHg, szczególnie z objawami jak ból głowy, zawroty głowy czy ból w klatce piersiowej. Regularne wizyty kontrolne są konieczne przy przewlekłym nadciśnieniu. W polskim systemie opieki zdrowotnej, lekarz rodzinny może skierować do kardiologa w przypadku trudności z kontrolą ciśnienia.
Ważne interakcje lekowe i przeciwwskazania
Leki na ciśnienie mogą wchodzić w interakcje z innymi preparatami. Szczególną ostrożność należy zachować przy:
- Lekach przeciwbólowych (NLPZ) - mogą zmniejszać skuteczność leków hipotensyjnych
- Suplementach potasu przy stosowaniu inhibitorów ACE
- Lekach na depresję - niektóre mogą wpływać na ciśnienie
- Preparatach ziołowych - mogą nasilać działanie leków
Zawsze informuj farmaceutę o wszystkich przyjmowanych lekach i suplementach.
Monitorowanie skuteczności leczenia
Skuteczność terapii ocenia się na podstawie regularnych pomiarów ciśnienia i badań kontrolnych. Docelowe wartości to zazwyczaj poniżej 140/90 mmHg, a u osób z cukrzycą poniżej 130/80 mmHg. Regularnie wykonuj zalecone przez lekarza badania laboratoryjne kontrolujące funkcje nerek i poziom elektrolitów.