Astma
Czym jest astma - podstawowe informacje o chorobie
Definicja i mechanizm działania
Astma to przewlekła choroba zapalna dróg oddechowych, która dotyka miliony ludzi na całym świecie, w tym około 3 milionów Polaków. Charakteryzuje się ona nadwrażliwością oskrzeli na różne bodźce, co prowadzi do ich zwężenia i utrudnienia przepływu powietrza. Podczas napadu astmy ścianki oskrzeli ulegają obrzękowi, mięśnie gładkie kurczą się, a gruczoły wydzielają nadmierną ilość śluzu.
Objawy charakterystyczne astmy obejmują:
- Duszność, szczególnie podczas wydechu
- Suchy, męczący kaszel, często nasilający się w nocy
- Świsty słyszalne podczas oddychania
- Uczucie ściśnięcia w klatce piersiowej
- Pogorszenie tolerancji wysiłku fizycznego
Czynniki wyzwalające napady astmy są bardzo różnorodne i mogą obejmować alergeny środowiskowe, infekcje wirusowe, stres emocjonalny, zmiany pogodowe, dym tytoniowy czy niektóre leki. Identyfikacja i unikanie personalnych wyzwalaczy jest kluczowym elementem skutecznego leczenia astmy.
Rodzaje astmy
Astma alergiczna jest najczęstszą postacią choroby, szczególnie u dzieci i młodych dorosłych. Wywołana jest przez kontakt z alergenami takimi jak pyłki roślin, roztocza kurzu domowego, sierść zwierząt czy pleśnie. Charakteryzuje się podwyższonym poziomem przeciwciał IgE i często współwystępuje z innymi chorobami alergicznymi.
Astma niealergiczna rozwija się zwykle po 40. roku życia i nie jest związana z reakcjami alergicznymi. Może być wywołana przez infekcje wirusowe, stres, zmiany hormonalne czy stosowanie niektórych leków. Jest często trudniejsza w leczeniu niż forma alergiczna.
Astma wysiłkowa objawia się napadami duszności podczas lub krótko po wysiłku fizycznym. Szczególnie często występuje w środowisku suchym i chłodnym. Nie oznacza to jednak, że osoby z astmą muszą unikać aktywności fizycznej - przy odpowiednim leczeniu mogą prowadzić normalny, aktywny tryb życia.
Astma zawodowa rozwija się w wyniku narażenia na szkodliwe substancje w miejscu pracy. Do najczęstszych czynników wywołujących należą chemikalia, kurz organiczny, dymy spawalnicze czy alergeny pochodzące od zwierząt. Wczesne rozpoznanie i eliminacja narażenia zawodowego jest kluczowe dla skutecznego leczenia.
Leki wziewne - podstawa terapii astmy
Leki rozszerzające oskrzela (bronchodilatatory)
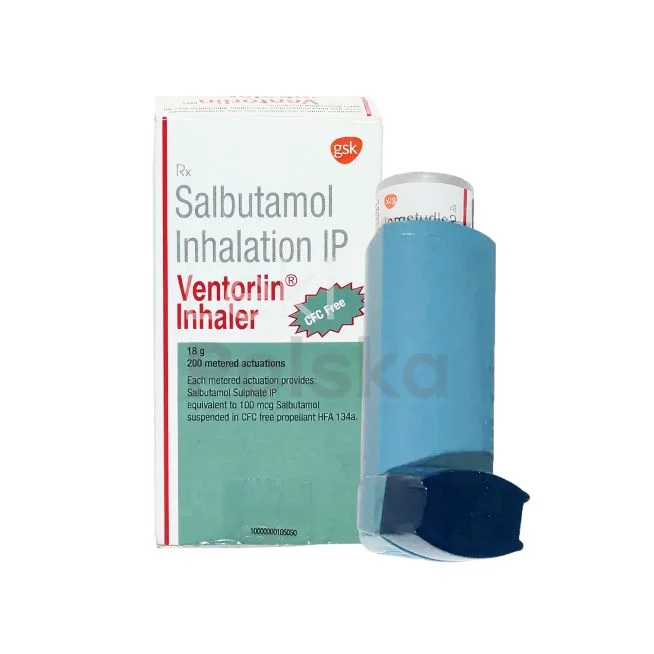
Salbutamol, dostępny w Polsce pod nazwami handlowymi Ventolin i Airomir, jest krótkodzialającym agonistą receptorów β2-adrenergicznych. Jest to lek pierwszego wyboru w nagłych napadach astmy, działający już po 5-15 minutach od podania. Może być stosowany również profilaktycznie przed wysiłkiem fizycznym. Efekt bronchodilatacyjny utrzymuje się przez 4-6 godzin.
Formoterol, znany pod markami Foradil i Oxis, należy do długodziałających bronchodilatatorów (LABA). Charakteryzuje się szybkim początkiem działania (już po 1-3 minutach) i długotrwałym efektem terapeutycznym (do 12 godzin). Jest stosowany w terapii podtrzymującej, zawsze w połączeniu z kortykosteroidami wziewanymi.
Salmeterol (Serevent) to kolejny przedstawiciel długodziałających bronchodilatatorów. W przeciwieństwie do formoteroló, jego początek działania jest wolniejszy (15-20 minut), ale efekt utrzymuje się również przez około 12 godzin. Jest przeznaczony wyłącznie do terapii podtrzymującej i nie powinien być używany w nagłych napadach astmy.
Leki przeciwzapalne wziewne
Kortykosteroidy wziewne stanowią fundament terapii przeciwzapalnej w astmie. Budezonid i flutykazon to najczęściej stosowane substancje w tej grupie, charakteryzujące się wysoką skutecznością miejscową i minimalnym wchłanianiem ogólnoustrojowym. Regularne stosowanie kortykosteroidów wziewnych zmniejsza częstość napadów, poprawia kontrolę objawów i redukuje ryzyko zaostrzeń choroby.
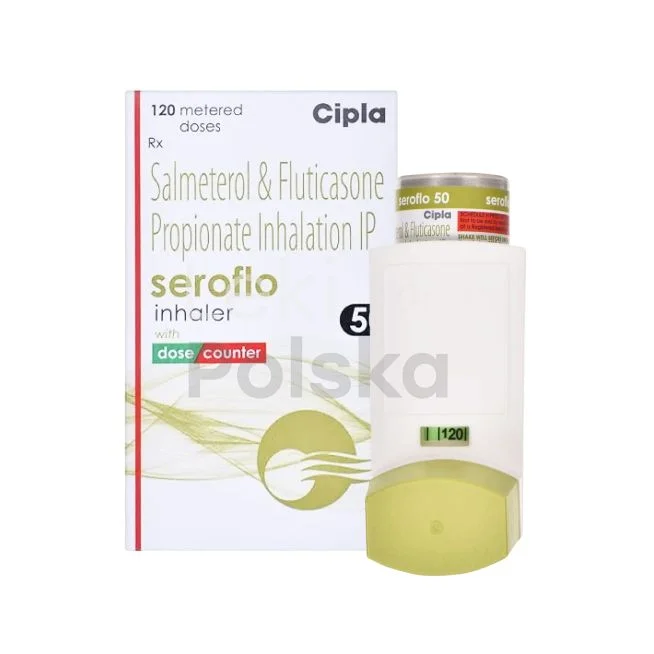
Leki kombinowane łączą w jednym inhalatorze kortykosteroid wziewny z długodziałającym bronchodilatatorem, co znacznie ułatwia terapię i poprawia adherencję pacjentów. Symbicort zawiera budezonid z formoterołem, Seretide łączy flutykazon z salmeterolem, a Foster składa się z beklometazonu i formoterolł. Tego typu preparaty są szczególnie wskazane u pacjentów z astmą umiarkowaną i ciężką, którzy wymagają jednocześnie terapii przeciwzapalnej i bronchodilatacyjnej.
Inhalatory i urządzenia do podawania leków
Inhalatory stanowią podstawowy sposób podawania leków przeciwastmatycznych bezpośrednio do dróg oddechowych. W Polsce dostępne są różne typy urządzeń inhalacyjnych, które różnią się mechanizmem działania i techniką użycia. Wybór odpowiedniego inhalatora zależy od wieku pacjenta, sprawności manualnej, preferencji oraz zalecenia lekarza.
Rodzaje inhalatorów dostępnych w Polsce
Inhalatory ciśnieniowe (pMDI) to tradycyjne aerozole dozowane, które uwalniają lek pod ciśnieniem. Wymagają synchronizacji wdechu z naciśnięciem na pojemnik. Są szeroko dostępne w polskich aptekach i często stosowane z komorami inhalacyjnymi dla lepszej skuteczności.
Inhalatory proszkowe (DPI) zawierają lek w postaci suchego proszku, który jest uwalniany podczas głębokiego i energicznego wdechu pacjenta. Nie wymagają synchronizacji, co czyni je łatwiejszymi w użyciu dla wielu osób. W Polsce dostępne są różne systemy DPI, takie jak Turbuhaler, Diskus czy Breezhaler.
Nebulizatory przekształcają płynny lek w drobną mgiełkę, którą pacjent wdycha przez maskę lub ustnik. Są szczególnie przydatne u małych dzieci, osób starszych oraz podczas zaostrzeń astmy, gdy pacjent ma trudności z użyciem innych inhalatorów.
Technika inhalacji
Prawidłowe użycie inhalatora jest kluczowe dla skuteczności terapii. Każdy typ urządzenia wymaga nieco innej techniki:
- Przed użyciem inhalatora zawsze sprawdź datę ważności i liczbę pozostałych dawek
- W przypadku pMDI: wydechnij powietrze, umieść usta wokół ustnika, rozpocznij powolny wdech i jednocześnie naciśnij pojemnik
- Przy inhalatorach proszkowych: wykonaj szybki i głęboki wdech przez ustnik
- Po każdej inhalacji zatrzymaj oddech na 10 sekund lub tak długo, jak to możliwe
- Przepłucz usta wodą po użyciu kortykosteroidów wziewnych
Komory inhalacyjne to dodatkowe urządzenia używane z inhalatorami pMDI, które ułatwiają prawidłową inhalację i zwiększają ilość leku docierającego do płuc. Są szczególnie zalecane dla dzieci i osób mających trudności z koordynacją.
Najczęstsze błędy w technice inhalacji to zbyt szybki wdech przy inhalatorach pMDI, brak zatrzymania oddechu po inhalacji, nieprawidłowe przygotowanie urządzenia oraz brak regularnego czyszczenia inhalatora.
Leki doustne i alternatywne metody leczenia
Oprócz leków wziewnych, w terapii astmy stosuje się również preparaty doustne, które mogą być szczególnie przydatne w przypadku trudności z używaniem inhalatorów lub jako uzupełnienie leczenia wziewnego. W Polsce dostępne są różne opcje terapeutyczne dostosowane do stopnia ciężkości choroby.
Leki doustne stosowane w astmie
Montelukast (dostępny pod nazwami handlowymi Singulair, Monkasta i inne) to antagonista receptorów leukotrienowych, który blokuje działanie mediatorów zapalnych w drogach oddechowych. Jest szczególnie skuteczny u pacjentów z astmą wysiłkową oraz astmą związaną z alergią. Lek dostępny jest w tabletkach oraz grankach do roztwarzania dla dzieci.
Teofilina i jej preparaty działają rozkurczająco na mięśnie gładkie oskrzeli i mają właściwości przeciwzapalne. W Polsce dostępne są preparaty o przedłużonym uwalnianiu, które umożliwiają przyjmowanie leku raz lub dwa razy dziennie. Wymaga regularnego monitorowania poziomu we krwi ze względu na wąskie okno terapeutyczne.
Kortykosteroidy doustne stosowane są głównie podczas zaostrzeń astmy jako krótkotrwałe leczenie ratunkowe. Prednizolon jest najczęściej używanym preparatem w Polsce. Długotrwałe stosowanie jest ograniczone ze względu na ryzyko działań niepożądanych.
Leki biologiczne w ciężkiej astmie
Terapie biologiczne stanowią przełom w leczeniu ciężkiej, trudnej do kontrolowania astmy. W Polsce w ramach programów lekowych NFZ dostępne są nowoczesne leki biologiczne:
Omalizumab to przeciwciało monoklonalne skierowane przeciwko immunoglobulinie E (IgE), stosowane u pacjentów z ciężką astmą alergiczną. Mepolizumab blokuje interleukinę-5 i jest skuteczny w astmie eozynofilowej. Benralizumab działa na receptor dla IL-5 i również znajduje zastosowanie w astmie z wysoką liczbą eozynofili.
Kwalifikacja do terapii biologicznej wymaga spełnienia ścisłych kryteriów określonych przez NFZ, w tym:
- Potwierdzenie ciężkiej astmy przez specjalistę pulmonologa lub alergologa
- Niewłaściwa kontrola objawów mimo optymalnego leczenia standardowego
- Odpowiednie markery biologiczne (np. poziom IgE, liczba eozynofili)
- Wykluczenie innych przyczyn objawów oddechowych
- Regularne wizyty kontrolne i monitoring skuteczności leczenia
Kontrola astmy i monitoring objawów
Narzędzia do oceny kontroli astmy
Regularna ocena kontroli astmy jest kluczowa dla skutecznego zarządzania chorobą. Test kontroli astmy (ACT) to prosty kwestionariusz składający się z pięciu pytań, który pozwala pacjentowi i lekarzowi ocenić stopień kontroli objawów w ciągu ostatnich czterech tygodni. Wynik poniżej 20 punktów wskazuje na niedostateczną kontrolę astmy i konieczność modyfikacji leczenia.
Pikflowmetria domowa umożliwia codzienne monitorowanie funkcji płuc poprzez pomiar szczytowego przepływu wydechowego. Regularne pomiary pomagają wykryć pogorszenie stanu jeszcze przed pojawieniem się objawów klinicznych. Prowadzenie dzienniczka objawów pozwala na identyfikację wzorców choroby i czynników wyzwalających napady.
Planowanie leczenia
Indywidualny plan działania w astmie to pisemny dokument przygotowany przez lekarza, który określa codzienne leczenie oraz postępowanie w przypadku pogorszenia objawów. Plan zawiera informacje o dawkowaniu leków, rozpoznawaniu objawów ostrzegawczych oraz konkretne instrukcje dotyczące zwiększania dawek leków kontrolujących. Natychmiastowa pomoc medyczna jest konieczna przy nasileniu duszności, braku poprawy po zastosowaniu leku doraźnego lub pojawieniu się siniczenia.
Profilaktyka i życie z astmą
Unikanie czynników wyzwalających
Skuteczne zarządzanie astmą wymaga identyfikacji i eliminacji czynników wyzwalających objawy. Najczęstsze alergeny wziewne to roztocza kurzu domowego, pyłki roślin oraz sierść zwierząt domowych. Kontrola poziomu wilgotności w mieszkaniu, regularne pranie pościeli w wysokiej temperaturze oraz używanie pokrowców przeciwroztoczowych znacząco zmniejsza ekspozycję na alergeny.
Czynniki środowiskowe odgrywają istotną rolę w nasileniu objawów astmy:
- Dym tytoniowy - zarówno czynne, jak i bierne palenie
- Zanieczyszczenia powietrza i spaliny samochodowe
- Silne zapachy perfum, środków chemicznych
- Nagłe zmiany temperatury i wilgotności powietrza
Styl życia wspierający zdrowie
Regularna aktywność fizyczna, dostosowana do indywidualnych możliwości pacjenta, poprawia kondycję płuc i ogólny stan zdrowia. Pływanie jest szczególnie zalecane dla osób z astmą. Zbilansowana dieta bogata w antyoksydanty oraz odpowiednia suplementacja witaminą D mogą wspierać funkcje immunologiczne. Edukacja pacjenta na temat prawidłowej techniki inhalacji i rozumienia swojej choroby jest fundamentem skutecznego leczenia astmy.